Menu
Vysoká nadváha a obezita je bezpochyby hlavním rizikovým faktorem vzniku cukrovky 2. typu. Znát souvislosti mezi těmito dvěma onemocněními je důležité...

Nadváhu v žádném případě nepodceňujte, protože...
Vysoká nadváha a obezita je bezpochyby hlavním rizikovým faktorem vzniku cukrovky 2. typu. Znát souvislosti mezi těmito dvěma onemocněními je důležité, protože obezita významně zvyšuje riziko vzniku cukrovky 2. typu.
Obézní dospělí mají až pětkrát větší pravděpodobnost, že jim bude diagnostikována cukrovka, než dospělí s normální hmotností.
V současné době má až 90% dospělých pacientů s nadváhou nebo ty, kteří jsou obézní cukrovku typu 2. Existuje korelace mezi stupněm nadváhy a rizikem vzniku cukrovky 2. typu. Lidé s těžkou obezitou jsou vystaveni většímu riziku cukrovky typu 2 než obézní lidé s nižším BMI.
Většina pacientů s diabetem 2. typu je obézních a globální epidemie obezity do značné míry vysvětluje dramatický nárůst incidence a prevalence diabetu 2. typu za posledních 20 let.
V současné době více než třetina (34%) z dospělých Američanů jsou obézní (BMI > 30 kg / m2), a více než 11% lidí ve věku ≥20 let má diabetes. Je předpoklad, že tato čísla by se měly zvýšit na 21% do roku 2050.
Existují různé faktory, které zapříčiňují vznik cukrovky o kterých si povíme už o chvíli. Nejprve je však dobré vědět, jak obezita a nadváha ovlivňuje cukrovku.
Vliv obezity na diabetes 2. typu je dán nejen podle stupně obezity, ale také podle toho, kde se hromadí tuk. Nadměrné množství tělesného tuku v oblasti břicha může vést k metabolickým poruchám, cukrovce typu 2 a kardiovaskulárním onemocněním.
Rozdíly v rozložení tělesného tuku a objevující se důkazy naznačují, že různé podtypy tukové tkáně mohou být funkčně odlišné a ovlivňují homeostázu glukózy odlišně.
Dospělí lidé mají omezené a proměnlivé počty hnědých tukových buněk, které hrají roli v termogenezi a potenciálně ovlivňují energetický výdej.
Stejně tak, tuková tkáň se skládá z heterogenních buněčných typů. Imunitní buňky v tukové tkáni také pravděpodobně přispívají k systémovým metabolickým procesům.
Obezita může vyvolat změny v metabolismu, které způsobují pro tukovou tkáň uvolňování zvýšeného množství mastných kyselin, glycerolu, hormonů, prozánětlivých cytokinů a dalších faktorů, které se podílejí na rozvoji inzulínové rezistence.
Lidé s diabetem mají větší riziko celé řady chronických zdravotních problémů, včetně kardiovaskulárních chorob, slepoty, amputace končetin, onemocnění ledvin a deprese, než lidé bez diabetu.
Cukrovka je metabolické onemocnění, při kterém tělo neprodukuje inzulín na regulaci hladiny glukózy v krvi nebo je inzulín produkován ale není schopen účinně pracovat. Existují dva hlavní typy diabetu:
Diabetes 1. typu je autoimunitní onemocnění což znamená, že vlastní imunitní systém těla napadá buňky v pankreatu a tím mu brání produkovat inzulín. Asi 10% lidí s diagnostikovanou cukrovkou má diabetes 1. typu.
Diabetes typu 2 představuje minimálně 90% všech případů cukrovky. Tělo buď přestane produkovat dostatečné množství inzulínu pro své potřeby nebo nesprávně zareaguje na účinek inzulínu.
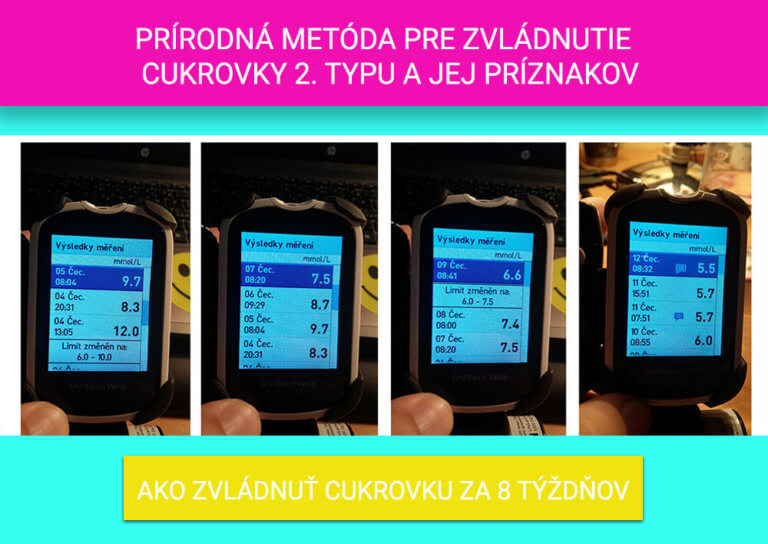
Řešením je progresivní řízení procesů v těle vyžadující úpravu životního stylu (dieta a cvičení) ve všech fázích. Postupem času bude většina lidí s cukrovkou typu 2. potřebovat léky nebo inzulín, pokud se o změnu životního stylu nezajímají.
O cukrovce 2. typu člověk nemusí dokonce ani tušit a to mnoho let.
Diabetes 2. typu je hlavní příčinou předčasné úmrtnosti a přispívá k celé řadě dlouhodobých zdravotních stavů, včetně kardiovaskulárních onemocnění, mikrovaskulárních komplikací, onemocnění očí, vzniku slintavky a chronického onemocnění ledvin.
Velký obvod pasu je spojen se zvýšenou pravděpodobností vzniku cukrovky 2. typu. Muži mají vyšší riziko cukrovky 2. typu, pokud mají obvod pasu 94-102cm a velmi vysoké riziko, pokud to je více než 102 cm.
Ženy jsou vystaveny vyššímu riziku, pokud mají obvod pasu 80 - 88 cm a velmi vysoké riziko, pokud to je více než 88 cm.

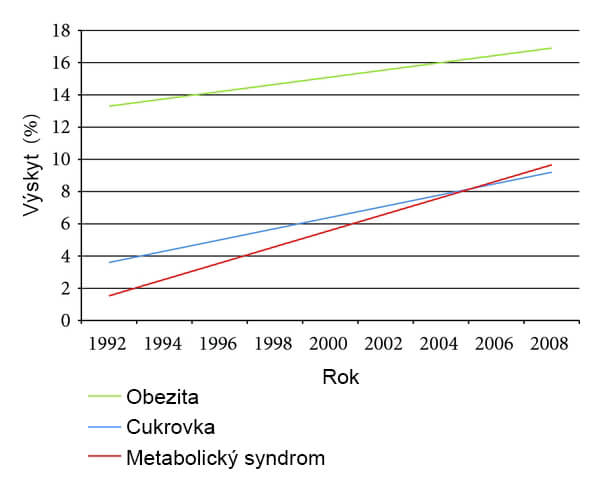
Existuje úzká souvislost mezi obezitou a diabetem 2. typu. Závažnosti diabetu 2. typu jsou úzce spjaty s indexem tělesné hmotnosti (BMI).
Existuje sedmkrát vyšší riziko vzniku diabetu u obézních lidí ve srovnání s lidmi se zdravou hmotností a trojnásobný nárůst rizika u lidí s nadváhou.
Rozložení tělesného tuku je důležitým faktorem určujícím vznik cukrovky.
U mužů se zvětšeným obvodem pasu (více než 102 cm) je pětkrát rizikovější, že jim lékař diagnostikuje cukrovku, ve srovnání s těmi, kteří nemají zvětšený obvod pasu, a u žen se zvětšeným obvodem pasu (větším než 88 cm) je více než třikrát pravděpodobnější, že mohou mít cukrovku.
I když nadváha je rizikovým faktorem pro diabetes mellitus 2. typu, většina obézních jedinců na to ohled nebere.
Nedávné studie zjistily "vazby" mezi obezitou a diabetem 2. typu zahrnující prozánětlivé cytokiny (tumor nekrotizující faktor a interleukin-6), inzulínovou rezistenci, metabolismus mastných kyselin a buněčné procesy, jako je mitochondriální dysfunkce a endoplazmatická retikula stresu.
Další genetické studie mohou objasnit dodatečné společné patofyziologické cesty pro obezitu a diabetes a identifikovat nové slibné způsoby léčby.
I když lékaři často předepisují léky snižující hladinu glukózy a proti přibývání na váze, kontrola glykémie a tělesné hmotnosti se současnými terapeutickými možnostmi potřebují větší pozornost.

Při nadváze a obezitě patří mezi rizikové faktory, které ovlivňují vznik cukrovky zvyšující se věk, životní styl, jako je nedostatek fyzické aktivity, nezdravá strava, rodinná anamnéza diabetu typu 2 a anamnéza gestačního diabetu nebo syndromu polycystických vaječníků.
Fyzické a sociální prostředí také významně ovlivňují onemocnění, mezi které patří i cukrovka a to jednak kvůli ekonomickým poměrem, ze kterých vycházejí možnosti, které se týkají samotného stravování a také kvůli psychologickým vlivům.
Lidé z některých menšinových etnických skupin a z nižších socioekonomických skupin jsou zvláště rizikoví. Čím více rizikových faktorů, tím větší je pravděpodobnost vzniku diabetu 2. typu.
Mezi další rizikové faktory patří sedavý způsob života a také kouření, při kterém nedávná meta-analýza zjistila, že riziko vzniku diabetu typu 2 je o 30 až 40% vyšší u pravidelných kuřáků než u nekuřáků. Stále se však dá s jistotou říci, že obezita a nadváha jsou hlavními rizikovými faktory pro diabetes mellitus 2. typu.
Lidé s diabetem jsou ohroženi i co se týče dalších zdravotních komplikací, včetně kardiovaskulárních onemocnění, slepoty, amputace, onemocnění ledvin a deprese.
Diabetes vede ke zvýšenému riziku kardiovaskulárních onemocnění a diabetická retinopatie je hlavní příčinou zbytečných ztrát zraku u lidí v produktivním věku.
Ačkoli souvislost mezi obezitou a cukrovkou 2. typu zahrnuje dvě rozdílné léze - obezitou indukovaná inzulinová rezistence a selhání beta buněk - obě tyto poruchy může mít na svědomí pouze jedna vada.
Z této "sjednocené teorie" se naskýtá otázka, zda tato porucha může vést k progresivnímu přibývání na váze a metabolickým poruchám, jakož i k selhání beta buněk.
Tato možná souvislost by se mohla zkontrolovat vystavením buněk živinami, které překračují jejich energetické nároky.
Nadbytečné množství živin v buňkách může způsobit zhoršenou schopnost těla signalizovat záněty, nadbytečnou produkci reaktivních kyslíkových radikálů, mitochondriální dysfunkci, hromadění triglyceridů a/nebo mastných acylových meziproduktů, a toto nadbytečné množství živin může také aktivovat serin-threonin kinázu.
Tyto reakce se vzájemně nevylučují, a indukce jedné může vyvolat další, což vede k řetězové reakci.
I přesto, že ne u všech obézních jedinců se musí vyvinout hyperglykémie, tak stále platí, že abnormalita beta-buněk s přebytkem živin jdou spolu ruka v ruce k podpoře vzniku cukrovky 2. typu.
Nicméně, zůstává mnoho otázek nezodpovězených jako např.:
Kolik tuku je třeba zhubnout pro snížení rizik nemocí, jejichž vznik se spojuje s nadváhou a obezitou? Jaký je účinek různých metod vzhledem na dlouhodobé výsledky?
Existuje nějaké optimální načasování léčby cukrovky které je stejné, jako u léčby obezity nebo jsou různé? Je velikost beta-buněk zachována, nebo rostou?
Lepší pochopení mechanismů, které spojují obezitu, inzulínovou rezistenci a diabetes mellitus 2. typu nakonec může usnadnit další individuální léčbu.
Jednou prioritou budoucího výzkumu je objasnit, jak zjištěné genové varianty ovlivňují glukózu, mastné kyseliny a energetický metabolismus na buněčné i celotělové úrovni.
Současné klinické přístupy k obezitě se i nadále zaměřují na sekundární a terciární zásahy.
Ačkoli intenzivní úpravou životního stylu spolu s léky bylo přesvědčivě prokázáno zpomalení rozvoje diabetu 2. typu, u pacientů s poruchou metabolismu glukózy dosud nebyly regulačními orgány schváleny léky pro prevenci diabetu 2. typu.
Co se týče léků, které by bylo třeba schválit pro léčbu rizikových osob, tak jejich určení by mohlo být podpořeno investicí do vědeckého výzkumu v této oblasti.